حساسية الدواء تفاعل للجهاز المناعي مع الدواء، ويمكن لأي دواء، سواءً أكان دواءً يُصرف بوصفة طبية أو دونها، أو عشبيّاً، أن يسبب حساسية الدواء. ومع ذلك، يزداد احتمال حدوث حساسية الدواء مع أدوية محددة.
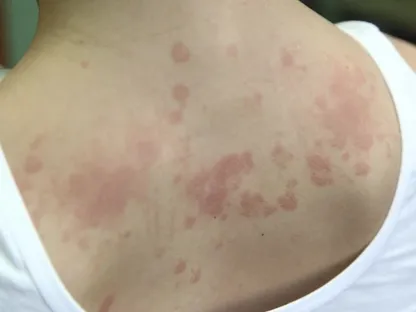
الأعراض الأكثر شُيوعًا لحساسية الدواء هي الشرى أو الطفح الجلدي أو الحُمى، لكن قد تسبب حساسية الدواء أيضاً تفاعلات خطيرة. ومنها الإصابة بحالة مرَضية شديدة تهدد الحياة تُسمى التَّأَق.
تختلف حساسية الدواء عن الأثر الجانبي للدواء؛ فالأثر الجانبي للدواء تفاعل محتمل، ومعروف تجاه الدواء. وتكون الآثار الجانبية لكل دواء مكتوبة في نشرات الأدوية. تختلف حساسية الدواء أيضاً عن سُمّية الدواء التي تنتج عن تناول جرعة مفرطة منه.
أعراض حساسية الدواء
تظهر أعراض حساسية الدواء عادة بعد ساعة من تناوله. ويمكن أن تظهر التفاعلات الأخرى - وبخاصة الطفح الجلدي - بعد ساعات، أو أيام، أو أسابيع.
يمكن أن تشمل أعراض حساسية الدواء:
- الطفح الجلدي.
- الشرى.
- الحكة.
- الحمى
- التورم.
- ضيق النفَس.
- صفير الصدر (الأزيز).
- سيلان الأنف.
- حكة في العينين أو زيادة إفراز الدموع فيهما.
التأق
التَّأَق أحد التفاعلات النادرة لحساسية الدواء قد يؤدي إلى الوفاة، ويسبب خللاً وظيفياً منتشراً في أجهزة الجسم.
تشمل مؤشرات التأق وأعراضه:
- تضيّق المسالك الهوائية والحلق، ما يسبب صعوبة التنفس.
- الغثيان أو تقلصات البطن المؤلمة.
- القيء أو الإسهال.
- الدوخة أو الدوار.
- ضعف النبض وتسارعه.
- انخفاض ضغط الدم.
- نوبات التشنج.
- فقدان الوعي.
حالات أخرى
تحدث تفاعلات حساسية الدواء الأقل شيوعاً بعد أيام، أو أسابيع من تناول الدواء، وقد تستمر لبعض الوقت بعد التوقف عن تناوله. وتشمل هذه الحالات:
- داء المصل، والذي قد يسبب الحُمَّى، وألم المفاصل، والطفح الجلدي، والتورم، والغثيان.
- فقر الدم الناتج عن الأدوية، وهو انخفاض في خلايا الدم الحمراء، والذي يمكن أن يسبب الإرهاق، وعدم انتظام ضربات القلب، وضيق التنفس، بالإضافة إلى أعراض أخرى.
- الطفح الجلدي الدوائي المصحوب بكثرة اليوزينيات والأعراض الجهازية، الذي يؤدي إلى ظهور طفح جلدي وارتفاع عدد خلايا الدم البيضاء والإصابة بتورم عام وتضخم الغدد اللمفية، وتكرار الإصابة بعدوى التهاب الكبد الخامل.
- التهاب الكلى الذي يمكن أن يسبب الحمى، وخروج دم في البول، والإصابة بتورم عام، وتشوش الذهن بالإضافة إلى أعراض أخرى.
أسباب حساسية الدواء
تحدث حساسية الدواء عندما يخطئ جهازك المناعي في التعرف على أحد الأدوية، ويتعامل معه على أنه مادة ضارة، مثل الفيروس أو البكتيريا. وبمجرد أن يتعامل جهازك المناعي مع هذا الدواء على أنه مادة ضارة، فإنه يبدأ في تكوين جسم مضاد لهذا الدواء. ومن الممكن أن يحدث ذلك بعد تناولك الدواء للمرة الأولى، لكن في بعض الأحيان لا تظهر الحساسية إلا بعد تكرار التعرض للدواء.
وفي المرة التالية التي تتناول فيها الدواء، تتعرف هذه الأجسام المضادة على الدواء، وتوجه هجمات الجهاز المناعي إلى مادته. وتُسبب المواد الكيميائية الناتجة عن هذا النشاط ظهور الأعراض المصاحبة للتفاعل التحسسي.
على الرغم من قدرة أي دواء على التسبب في حدوث تفاعل تحسُّسي، فإن بعض الأدوية ترتبط بالحساسية أكثر من غيرها. ومنها:
- المضادات الحيوية، مثل البنسلين.
- المسكِّنات مثل الأسبرين، والأيبوبروفين (Advil وMotrin IB وغيرهما) والصوديوم نابروكسين (Aleve)
- أدوية العلاج الكيميائي لمرض السرطان.
- أدوية الأمراض المناعية الذاتية، مثل التهاب المفاصل الروماتويدي.
الوقاية من حساسية الدواء
إذا كانت لديك حساسية من دواء معيّن، فإن أبسط طرق الوقاية هو وقفه. من الخطوات التي يُمكن اتخاذها للحماية الذاتية ما يلي:
- إبلاغ فريق الرعاية الصحية
تأكد من أن حساسية الدواء مذكورة بوضوح في سجلاتك الطبية. أبلِغْ اختصاصيي الرعاية الصحية الآخرين؛ مثل طبيب الأسنان، أو أي اختصاصي طبي.
- ارتداء سوار
ارتد سوار التنبيه الطبي الذي يُحدِّد حساسية الأدوية الخاصة بك. فهذه المعلومات يمكن أن تضمن تقديم العلاج المناسب في حال الطوارئ.
تشخيص حساسية الدواء
عادةً ما يجري الطبيب فحصاً بدنياً، ويطرح بعض الأسئلة. تُعد التفاصيل حول بداية الأعراض، ووقت أخذ الأدوية، وتحسُّن الأعراض وتفاقمها أدلة مهمة لمساعدة الطبيب على التوصّل إلى التشخيص الصحيح.
علاج حساسية الدواء
يمكن تقسيم التدخلات الخاصة بحساسية الدواء إلى استراتيجيتين عامتين:
- علاج لأعراض الحساسية الحالية.
- علاج قد يمكِّنك من تناول دواء مسبب للحساسية إذا كان ضرورياً من الناحية الطبية.
بالنسبة للأعراض الحالية، يمكن استخدام التدخلات التالية لعلاج التفاعل التحسسي تجاه الأدوية:
- الامتناع عن الدواء
إذا قرر الطبيب وجود حساسية تجاه دواء ما، أو حساسية محتملة، تكون الخطوة الأولى في العلاج التوقف عن استخدام ذلك الدواء. وقد تكون هذه الطريقة هي التدخل الوحيد الضروري في العديد من الحالات.
- مضادات الهيستامين
قد يصف الطبيب أحد مضادات الهيستامين، أو يوصي باستخدام أحد مضادات الهيستامين المتاحة دون وصفة طبية مثل الديفينهيدرامين (Benadryl). ويمكن لمضاد الهيستامين منع الجهاز المناعي من إفراز بعض المواد الكيميائية أثناء التفاعل التحسسي.
- الكورتيكوستيرويدات
قد تؤخذ الكورتيكوستيرويدات عن طريق الفم أو الحقن لعلاج الالتهاب المصاحب للتفاعلات الأكثر حدة.
- علاج التأق
تتطلب حالة التأق الحقن بالإبينيفرين (الأدرينالين) فورًا. ويجب أيضًا تلقي الرعاية في المستشفى للحفاظ على ضغط الدم ودعم التنفس.
تناول أدوية مُسببة للحساسية
إذا كانت لديك حساسية مؤكدة من الدواء، فمن المحتمل ألا يصفه لك الطبيب إذا لم تقتضي الضرورة. وفي بعض الحالات — إذا كان تشخيص حساسية الدواء غير مؤكد أو لا يوجد علاج بديل — قد يستعين الطبيب بواحدة من استراتيجيتين لأخذ الدواء المشتبه بوجود حساسية منه.
وفي كلتا الاستراتيجيتين، يتعين على الطبيب الإشراف على العلاج عن كثب. كما تتوفر الرعاية الداعمة في حال حدوث تفاعلات تحسسية ضارة. وبوجه عام، لا تُستخدَم هذه التدخلات إذا كانت الأدوية تسبب تفاعلات شديدة، ومهددة للحياة في الماضي.
* هذا المحتوى من مايو كلينك.